腎臓・高血圧内科
腎臓・高血圧内科 独自ホームページを作成しました
腎臓・高血圧内科について、より詳しいホームページを公開中です。
<NEW>2025年5月ホ-ムペ-ジを更新しました。
トピックス:1日腎生検を始めました。
特色
当科の歴史は昭和48年腎疾患専門診療科の開設に遡り、以後40年以上の長きにわたり全国でも屈指の腎 臓病総合診療科として評価されてきました。その最も大きな理由は、非常に多くの患者数と豊富な臨床経験を背景に、多くの臨床研究や新薬の治験を実施し、その成果を学会で発表し、論文化してきたことにあります。現在、当科は常勤医師5人(専門医4人)、内科専攻医5名のスタッフと専門病床26床を有しており、腎炎の診断と治療、慢性腎臓病の進行抑制・寛解導入、腎代替療法の選択・導入、腎移植とその後の管理、透析合併症の治療、腎血管性高血圧を含めた二次性高血圧の鑑別診断・治療という当科の目標である「腎疾患のトータルケア」を実践しております。
さらに自己免疫疾患や神経疾患など腎疾患以外の疾患に対する血液浄化療法や、救急・集中治療室での急性血液浄化療法も数多く実施しております。
また、当科は大阪大学腎臓内科の基幹病院として、若手医師育成の場としての重要な役割も担っております。
主要疾患
- 腎炎
検尿異常の全てが病気ではありませんので、鑑別診断を行い活動性の高い腎炎が疑われる場合、腎生検を実施し確定診断を行っています。 - ネフロ-ゼ症候群
原因(1次性腎炎や2次性腎炎など)の鑑別診断を行い、適切な治療を選択・実施します。原則入院が必要となります。当科ではステロイドホルモンによる治療に加え、免疫抑制薬、さらにはLDL-アフェレーシスなどの特殊治療を含めあらゆる選択肢の中から最良の治療を選択します。さらに小児期発症の難治性ネフローゼ症候群の患者様に対してはリツキシマブによる最新の治療を行っております。 - 腎機能低下
急性あるいは慢性の診断、原因の精査・治療を行います。場合によっては腎生検が適応となることもあります。慢性の場合その進行を抑制あるいは寛解をめざして教育入院を行います。さらに2011年12月より「慢性腎臓病対策外来」を新設し、外来にて専門的で継続した指導を行っています(2021年度は諸事情により中止)。 - 腎代替療法
保存的治療の限界と判断された場合は、すみやかに腎代替療法への移行を考慮します。2012年4月より腎代替療法選択外来を刷新し、血液透析、腹膜透析、腎移植の十分な説明を行い、時間をかけて選択していただきます。なかでも、残腎機能保持と高いQOLを実現できる腹膜透析や腎移植の普及に努めており、腹膜透析準備外来や腎移植相談外来(泌尿器科)などを設置しております(「診療科からのお知らせ」を参照)。 - 透析合併症治療
様々な透析合併症に対し、合併症治療担当科と協力して診療に当たっております。 - 電解質異常
ナトリウム、カリウムなどの電解質異常は早期の鑑別診断と適切な治療が必要です。また、カルシウムの異常は背景に何らかの疾患が存在することが多く、高カルシウム血症の場合は緊急の治療が必要な場合もあり、迅速な診断が重要となります。 - 二次性高血圧症の鑑別診断と治療
当科では原発性アルドステロン症や腎血管性高血圧症などの二次性高血圧症の鑑別診断を行います。確定診断後に手術等が必要な場合は該当する科(泌尿器科など)と連携します。二次性高血圧症が否定され、本態性高血圧症と診断された場合、血圧が安定すればかかりつけ医にその後の治療をお願いしております。 - 自己免疫疾患や神経疾患などの腎疾患以外の疾患に対する血液浄化療法
免疫異常が関与する疾患に対して、様々な血液浄化療法の有効性が確認されております。当科では、免疫リウマチ科・脳神経内科・消化器内科などからの各種血液浄化療法の依頼に対し即時に対応しております。
主要検査
- 腎生検
- 腎臓超音波検査
- 腎シンチグラフィ-・レノグラム
- 24時間自由行動下血圧測定
- 血管内皮機能検査 (FMD)
- 高精度体成分分析 (BIA)
診療実績
1.初診ならびに入院患者数
2022年の初診患者数(地域医療機関からの診療情報提供書あり)は480名と昨年より減少、入院患者数は564名と昨年より増加しました。
2.腎炎・ネフロ-ゼ症候群の診断・治療
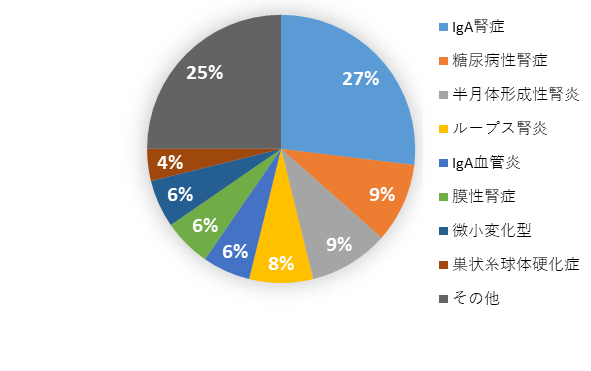
腎疾患の早期診断の重要性が地域に浸透してきた結果、ここ数年は年間100件以上の腎生検を実施しています。2022年の腎生検数は52件でした。診断の内訳はIgA腎症が26.9%と最多で、次いで、糖尿病性腎症(9.6%)、半月体形成性腎炎(9.6%)でした(図1)。
図1.腎生検における各種腎炎の頻度
3.腎代替療法導入
2022年の新規腎代替療法導入患者数は、血液透析82名、腹膜透析5名(SMAP法によるカテーテル挿入のみの症例を含む)、先行的腎移植7名となっており、2012年の腎代替療法選択外来刷新以降、腹膜透析ならびに腎移植患者数が多くなっています。
4.透析合併症対策
高度医療総合病院としての機能を存分に発揮し、透析患者の合併症治療というニーズに対応可能な数少ない病院としての役割を果たしております。2022年透析合併症治療目的で入院された維持透析患者数は382名と昨年と同程度でした。なお透析室のベッド数は14床であり、これら透析合併症の増加に対応するため、2012年5月から本格的に2クール制を導入しました。また、他科からのconsultに対応し、透析室外での血液浄化療法も増加しており、2022年は、864例と昨年より増加しました。
学会認定
日本腎臓学会、日本透析医学会、日本高血圧学会
スタッフ
| 写真 | 職名 | 医師名 | 専門分野 | 学会認定など |
|---|---|---|---|---|
 |
副院長兼 |
林 晃正 (はやし てるまさ) |
|
|
 |
医長 |
橋本 展洋 |
|
|
| 診療主任 | 奥嶋 拓樹 (おくしま ひろき) |
|
|
|
 |
診療主任 |
宮川 博光 |
|
|
 |
医員 |
髙島 朗人 |
|
|
 |
医員 | 牧野 修三 (まきの しゅうぞう) |
|
|
| レジデント | 内藤 美友 (ないとう みゆう) |
|
診療科からのお知らせ
1) 慢性腎臓病教育入院システム
慢性腎臓病は進行しても症状が乏しいため、気がついた時には「透析の一歩手前」の状態にまで進んでしまうこともあります。最近では集学的治療と食事療法を含めた自己管理により、進行の抑制のみならず寛解導入(進行をほとんど停止させること)も可能となっています。そこで、最適な治療の選択と自己管理の方法を習得するため、当科では教育入院を実施しています。教育入院は、その後のライフスタイルを見直し、慢性腎臓病に立ち向かう知識と方法をマスターする絶好の機会です。看護師、薬剤師、管理栄養士による指導や専門医師による講義などを受けることができます。また実際に腎臓病食を体験し、透析を始めた患者様と接することもあり、様々な情報を得ることができます。当科の教育入院には5日の短期コースと11日の標準コースの2つのコースがあります。
2) 慢性腎臓病対策外来の新設
慢性腎臓病は適切な治療と自己管理によりその進行を抑制することが可能ですが、最近では寛解も可能となっています。それには、降圧療法を含めた薬物療法と低蛋白食を含めた食事療法が重要となります。しかし、慢性腎臓病の患者様では、同じように腎機能(推算糸球体濾過量:eGFR)が60ml/min/1.73m2未満の場合でも原疾患や病態は様々であり、個々の患者様に合った治療でなければ、逆に腎機能低下を加速させることにもなりかねません。
したがって、個々の患者様の病態にあった治療を指導・継続してゆく目的で、2011年12月より月1回の頻度で慢性腎臓病対策外来を実施しています。この外来は約2時間の枠の中で、講義と個別指導さらには診察を行うもので、1回5組の患者様とそのご家族が参加可能です(予約制)。1回5組に限定しているのは、慢性腎臓病では同じように腎機能が低下していても、患者様個々によって治療方針が異なり、個別指導が必要であるためです。なお、腎臓・高血圧外来に通院されていない患者様でも参加が可能ですので、ぜひかかりつけ医に相談していただき、腎臓・高血圧内科外来までご連絡ください(2021年度は諸事情により中止)。
3) 腎代替療法選択外来の充実
腎機能(eGFR)が10ml/min/1.73m2程度に低下した時点で、近い将来の腎代替療法すなわち透析療法(血液透析と腹膜透析)あるいは腎移植について考えておく機会が必要となります。透析を始める時点で腎機能は0ではなく、5~10ml/min/1.73m2程度残っています(患者様によっても多少異なりますが)。これを残腎機能と呼び、その後の患者様の生活に大きな影響を与えます。この残腎機能をできるだけ温存し、患者様自身のライフスタイルに合わせた透析ができることなどから、透析療法は腹膜透析で開始するPD(腹膜透析)ファーストが重視されています。ただし、腹膜透析は血液透析に比べてより自己管理を必要とするため、全ての患者様にとって腹膜透析が最良の腎代替療法とは言えません。当科では腹膜透析の管理が可能と判断される患者様、あるいはご家族からのご支援がいただける患者様には、腹膜透析を第1選択として提案しております。
腎代替療法の選択はその後の患者様の生活の質、ライフスタイルに影響を与えるだけでなく、生命予後にも大きく影響するため、その選択には十分な時間が必要です。また、生体腎移植では、従来透析に導入された後に移植手術を受けることがほとんどでしたが、最近では透析に導入することなく移植手術を受けることも行われており(先行的腎移植)、早くからの移植医への相談と準備が必要となります。
腎代替療法選択外来は月2回2時間の枠(第2、4水曜日の15:00~)のなかで、専門看護師による血液透析、腹膜透析さらには腎移植の説明とDVDの視聴、さらには専門医師による説明を行います。
4) 腎センタ-の整備
2012年12月には人工透析室(北1号館2階)の入口部分に、腹膜透析外来・患者指導室・講義室・腎生理検査室などを整備し、「腎疾患のトータルケア」ができる腎センターを新設しました。この腎センターにおいて、慢性腎臓病対策外来、腎代替療法選択外来、腹膜透析外来を実施し、併せて新規血液透析導入や合併症治療で入院中の患者様に対する血液透析を実施しております。
リンク先
| リンク名称 | URL |
|---|---|
| 大阪大学腎臓内科ホ-ムペ-ジ | http://www.med.osaka-u.ac.jp/pub/kid/kid/index.html |


