未破裂脳動脈瘤の治療
くも膜下出血について
くも膜下出血は、脳卒中の一つで、日本では概ね人口10万人あたり、20人から50人に発症すると報告されています. 高齢者に多い疾患ですが、壮年期にも多く発症します。
いったん、くも膜下出血を発症すると、概ね3人に1人は亡くなり、仮に救命できた場合でも重篤な後遺障害を余儀なくされる事が少なくありません。元通りの生活ができるようになる患者さんは、概ね20%程度です。くも膜下出血の程度により、救命できるか、大きな後遺症が残るかが、ある程度決まってしまいます。
そのため、「くも膜下出血を起こす前に、その原因を治療できないか」 という考えになります。
くも膜下出血は、脳の動脈にできた瘤(脳動脈瘤)が破裂することによって発症するため、この動脈瘤を破裂しないようにすることが治療となります。
未破裂脳動脈瘤について
破裂していない脳動脈瘤を未破裂脳動脈瘤といいます。
日本では、脳ドックや非侵襲的画像診断装置の普及によって、多くの未破裂脳動脈瘤が偶然発見されるようになりました. 50歳以上の年齢の方で調べると、実に2〜6%の方が脳動脈瘤を持っていると言われています。しかし、くも膜下出血の発生率は、先ほど述べたように10万人あたり20人から50人ですので、動脈瘤の大半は破裂せず、くも膜下出血を起こさないという事になります。
脳動脈瘤の破裂率に関しては多くの研究がなされています。
日本人の脳動脈瘤の破裂率は欧米人の2.8倍破裂しやすいと言われており、年間破裂率は0.95%(UCAS Japan)です。
このような未破裂脳動脈瘤が偶然発見されたらどうすればいいでしょうか?
それは、患者さんの状態(年齢等)、その動脈瘤の破裂しやすさ、治療に伴う危険性のバランスにて決定されるべきものであると考えます. 簡単に言うと、患者さんが若くて元気であり動脈瘤が破裂しやすいと予測され、 治療に伴うリスクが低い場合には積極的に治療を考慮すればいいですし、逆に、ご高齢で、破裂しそうにない瘤で、治療に伴う危険性が高い動脈瘤であれば経過観察をすべきであるということです。
未破裂脳動脈瘤の破裂率に関する過去の多くの研究結果から、以下の因子が破裂しやすさに関係したと報告されています
- 動脈瘤のサイズ(大きい方が破裂しやすい)
- サイズに変化がある(検査の度に大きくなっている)
- 症状を出している動脈瘤
- 形がいびつな動脈瘤(ブレブの存在・とがった形状)
- 特定の部位(破裂しやすい部位がある)
- 多発性(2つ以上瘤が存在する)
- くも膜下出血の既往(自分が過去にくも膜下出血を起こした)
- 家族歴(家族にくも膜下出血を起こした方がいる)
- 女性
- 年齢(高齢者の方の方が出血しやすい)
- 喫煙
- 高血圧
治療適応について
先にも述べましたが、私たち脳神経外科医が以下の3つの項目を総合的に検討し、患者さんが治療により利益を得ると判断される場合には治療を勧めそうでない場合には経過観察を勧めます。
そして、充分な説明を受けた後、最終的に患者さんが治療を受けるかどうかの意志決定をするということです。
基本的に75歳未満で、現在健康でかつ自分で判断の出来る方が治療の対象になると考えています。
しかし年齢に関しては実際の年齢以上に一人一人の個人差が大きいので個別に判断する必要があります。
患者さんが若ければ、より積極的に治療を検討し、ご高齢であれば経過観察を勧める方向で考えています。
以下の特徴を有する動脈瘤は破裂の危険性の高い群と考えられますので、治療を検討するよう勧めています
- ① 大きさが 5 mm以上のもの
- ② 大きさが 5 mm以下であっても
- A) 症候性(症状を出している)動脈瘤
- B) 前交通動脈や内頸動脈-後交通動脈部などの部位に存在する脳動脈瘤
- C) 形がいびつな動脈瘤
Dome neck aspect比が大きい・不整形・ブレブを有する - D) 経過中にサイズや形態に変化がみられる動脈瘤
術者の経験や技量、過去の治療実績などを勘案して、治療により合併症(後遺症)を生じる可能性が相当に低いと判断する場合に、治療をお勧めするようにしています。
未破裂脳動動脈瘤の治療と方法
未破裂脳動脈瘤の破裂を予防する根治的な手術法として
1. 脳動脈瘤ネッククリッピング術(開頭手術)
2. 血管内塞栓術(カテーテル手術)
の2種類の治療法があります。
いづれの方法も長所と短所があり、また100%安全であるということではありません。
各患者さんの脳動脈瘤は、動脈瘤の存在する部位(血管)、動脈瘤の大きさ形状、周囲血管や構造物との関係性などが、各々異なります。
また患者さんの年齢や状態も患者さんごとに異なります。
従ってどちらの治療法がより安全で確実か、は動脈瘤(患者さん)ごとに異なります。
当科では、両治療方の経験豊富な専門医が在籍し、両治療に多くの治療実績があります。
患者さんごとの至適治療法を選択し提案しています。
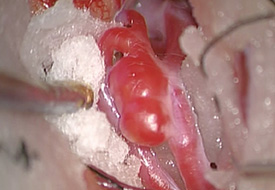
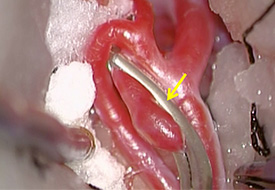
右中大脳動脈瘤(未破裂)の手術写真です。動脈瘤の最大径6.7mmの中大脳動脈瘤です。
ネックが広い動脈瘤である(Broad Neck)ため開頭クリッピング術が選択されました。中大脳動脈分岐部に動脈瘤が存在し(左図)、2本の末梢の中大脳動脈(M2)に狭窄を来さぬ様にチタン製のクリップ(黄色矢印)でネッククリッピングを行いました(右図)。
この手術は局所麻酔でも可能ですが、緻密な操作を必要とし、治療中の体動は危険なことから、症例に応じては全身麻酔にて治療を行っています。ただ、全身状態から全身麻酔が危険と判断される場合、局所麻酔で行うことも考慮します。右大腿動脈を穿刺し、カテーテルを大動脈の中を通過させ、頸動脈/椎骨動脈に挿入します。抗凝固剤の静脈投与を行い、血管内で血液が固まらないようにした後、カテーテルの中を通して、極めて細いマイクロカテーテルを動脈瘤にいれます。動脈瘤の塞栓はマイクロカテーテルを通して金属製のコイルを動脈瘤内に充填することで行います。コイルは柔らかいプラチナ製で、大きさ、長さは様々なものがあり、動脈瘤の大きさ、形状に合わせて選択します。動脈瘤の中をコイルで充満し中に血流が入ってこなくなれば終了です。
動脈瘤の形状によってはコイルが動脈瘤の中から出てくることがあるため、バルーンやステントを併用することでより安全で効果的な治療を行えるようになってきています。
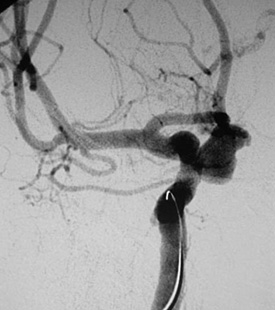 右内頚動脈瘤を認めます。
右内頚動脈瘤を認めます。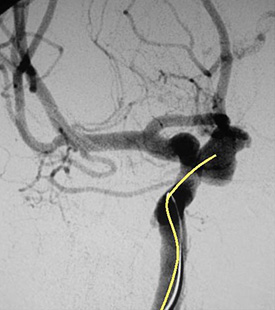 動脈瘤にカテーテルを挿入
動脈瘤にカテーテルを挿入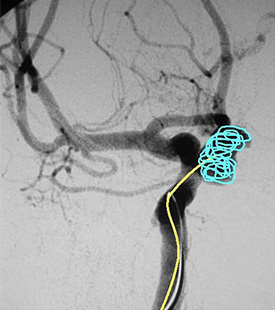 カテーテルからコイルを挿入
カテーテルからコイルを挿入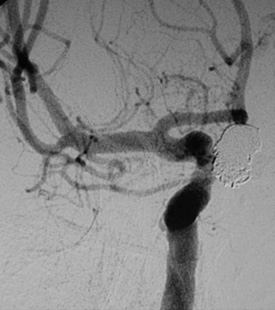 動脈瘤は消失しています。
動脈瘤は消失しています。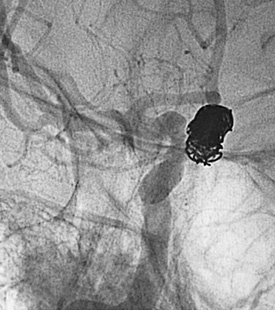 コイルが動脈瘤の形に詰められています。
コイルが動脈瘤の形に詰められています。