頚動脈狭窄症
頚動脈狭窄症とは
総頚動脈とは、大動脈からの血液を脳に送る太い血管です。総頚動脈は、首の部分で頭の中に血流を送る内頸動脈と顔面や頭皮に血液を送る外頸動脈の2つに分かれます。ここを頚動脈分岐部といい、動脈硬化が好発する部位です。
頚部頚動脈狭窄症とは、この動脈分岐部に動脈硬化性粥状変化(プラーク)が形成され、内頚動脈が狭窄している状態です。狭窄が進行して脳への血流量が低下したり、プラークが破綻して、プラーク内容物が動脈内へ暴露され血の塊や動脈硬化の断片が脳血管を血流に乗って流れて末梢の脳血管を閉塞したりすると(脳塞栓症)、脳梗塞に陥ります。
脳梗塞を発症すると、傷害された部位に応じて、一過性黒内症(一時的に病側の目が見えなくなる)、片麻痺(片側の手足が動きにくい)や感覚障害(片側の手足がしびれる)、失語(言葉が出にくい)等のさまざまな症状が出現します。
このように症状を発症した場合を症候性といい、症状を発症していない場合を無症候性と分類しています。元来、欧米人に多い疾患でしたが、食生活の欧米化などで近年日本人にも増えている疾患です。
頚動脈狭窄症のエビデンス
この疾患の治療の基本は抗血小板剤(血をサラサラにする薬)を中心とした内科的治療です。
しかし、症候性頚動脈狭窄症では、狭窄率が50%を越えた中等度以上の狭窄症場合には、内科的治療に加えて外科的治療を行う方が、内科的治療単独の場合より脳梗塞再発予防効果が優れていると考えられています。
無症候性頚動脈狭窄症の場合でも、狭窄率が70%以上の高度狭窄症の場合には、内科的治療単独より外科的治療を追加する方が脳梗塞予防効果が優れていると考えられています。
治療法と選択
外科的治療には全身麻酔下に頸動脈を露出して、直接動脈硬化の塊(プラーク)を取り除く方法(頸動脈血栓内膜剥離術:CEA)と、局所麻酔下で血管の中からカテーテルを使って狭窄を拡げステントを留置する方法(頸動脈ステント留置術:CAS)の2つの方法があります。
この2つの治療法の効果や安全性に関して、多くの臨床研究がなされていますが現時点では両者の治療効果には大きな差はなく、症例ごとに適切に選択するというのが一般的な考え方です。
狭窄の部位(高さ)や長さ、プラークの性状、石灰化や蛇行の有無などの血管の状態、患者さんの年齢や全身状態などから、どちらの治療法がその患者さんに有利かを検討します。患者さんの希望も考慮して、どちらの手術を選ぶかを決定しています。
当施設ではCEA手術を安全に行うために、様々な術中モニタリングを駆使して手術を行っています。INVOS(局所酸素飽和度モニタリング)、SEP(体性感覚誘発電位)などのモニタリングを術中リアルタイムに行いながら手術を進めます。
また、術中に超音波検査、術中血管撮影(ICG-ビデオアンギオグラフィー)を行う事によって、より安全確実な手術を実践しています。
無症候性の右内頸動脈起始部高度狭窄例です。
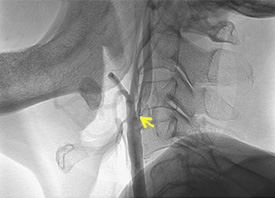 狭窄部に潰瘍形成を伴う90%狭窄を認めます(黄色矢印)。
狭窄部に潰瘍形成を伴う90%狭窄を認めます(黄色矢印)。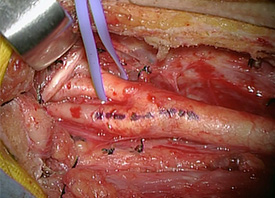 左頚動脈分岐部を露出しています。切開予定線を血管に書いています。
左頚動脈分岐部を露出しています。切開予定線を血管に書いています。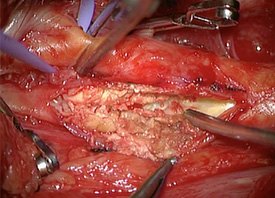 頚動脈に切開を加えて、プラークを一塊として露出しています。
頚動脈に切開を加えて、プラークを一塊として露出しています。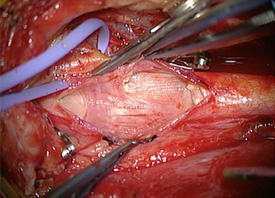 プラークが除去され、きれいになった血管内腔です。
プラークが除去され、きれいになった血管内腔です。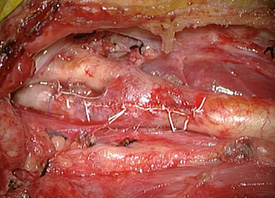 頚動脈を縫合し血流を再開しています。
頚動脈を縫合し血流を再開しています。
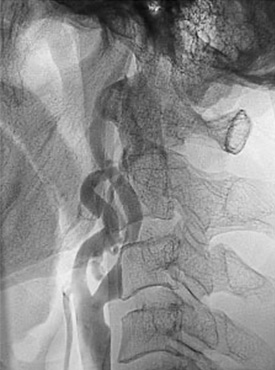
局所麻酔で施行しますが、治療中の体動は危険なため、安静が守れない場合や脳血流が極端に低下しているような方の場合は全身麻酔で治療を行うことがあります。
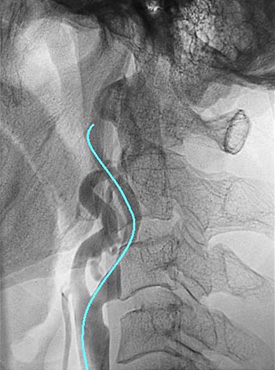
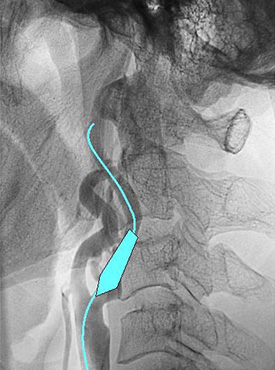
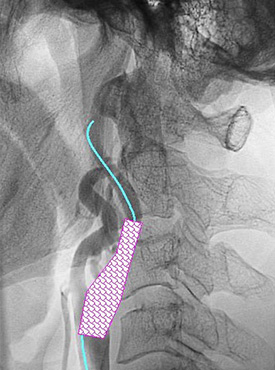
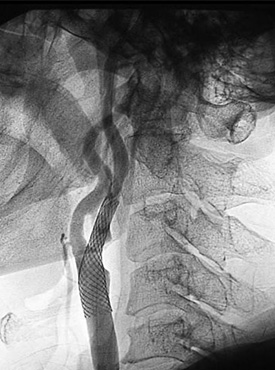
右大腿動脈を穿刺、カテーテルを大動脈の中を通過させ頸動脈に挿入します。カテーテルの中を通じて、閉じた状態のバルーンを狭窄部に挿入します。風船(バルーン)を膨らませて狭窄部を拡張させますが、このままではすぐにまた狭くなってきますので、それを防ぐために支えとしてステントを挿入します。ステントは柔らかい金属製で、太さ、長さは様々なものがあり、血管径、狭窄部の長さに合わせて選択します。狭窄が残る場合には、さらに風船で拡張し、十分な太さになれば終了です。
この拡張を行う際に、狭窄部位に存在する血栓やプラーク(コレステロールなどの組織片等)が脳内へ流れていき脳梗塞を起こすことがあるため、風船やフィルターを用いて血栓を回収するような工夫を行います。術後は抗血小板剤を2剤続行すると共に、所見により抗凝固療法(血をさらさらにする点滴治療)を追加します。
動脈が非常に細くなっています。細くなっている部位を風船を用いて拡げます。
再び細くならないようステントを挿入します。