脳卒中センター
特色
脳卒中センターは、平成19年4月に開設以降、超急性期から回復期まで一貫した治療を提供できる大阪府南部の脳卒中診療中核センターとして、専門性の高い包括的な脳卒中診療を府民の皆様に提供しています。平成22年からは急性期医療部門の高度救命センターの一部門となっています。
当センターは、日本脳卒中学会から地域の一次脳卒中センター(Primary stroke center: PSC)のコア施設の認定を受け、脳神経内科・脳神経外科を中心に救急診療科・心臓内科・心臓血管外科・リハビリテーション科・画像診断部・耳鼻咽喉・頭頸部外科や看護部、患者総合支援センターなどが連携し、急性期から回復期までシームレスな脳卒中治療を行っています(図1)。 脳神経系専門医が24時間常時待機し、脳卒中集中治療室(Stroke Care Unit: SCU12床)で、スタッフが専門的治療・看護・急性期リハビリテーションを行っています。運動麻痺や失語、共同偏視で突然発症する頭頸部主幹動脈の急性閉塞(Large vessel occlusion:LVO)症例については、発症後24時間以内の場合は適応(後述)に応じて、6名の脳血管内治療専門医/血栓回収療法実施医のもと、カテーテルを用いた再開通療法(血栓回収療法)を積極的に行っています。また”発見”4.5時間以内の脳梗塞症例にはrt-PA静注血栓溶解療法も適応を吟味して直ちに行い、再開通による神経機能改善を目指し取り組んでいます。それ以外の脳梗塞症例も、図3のように臨床病型・発症機序を迅速に鑑別し、その病態に合った治療を施しています。
激しい頭痛や急激に悪化する神経症状を伴う脳出血・くも膜下出血に対しては、24時間緊急手術が可能です。脳動脈瘤破裂によるくも膜下出血には、開頭手術によるクリッピング術と血管内治療によるコイル塞栓術を症例毎に適切に選択して実践しています。また脳出血症例に対する血腫除去術には、低侵襲の内視鏡手術を積極的に導入しています。
病態が安定した後は脳神経系専門病棟に移り、再発予防に必要な治療、リハビリテーションを継続します。さらにリハビリが必要な症例は、回復期リハビリテーション病棟で自宅退院を目標にリハビリを行い、病棟スタッフ・リハビリスタッフ・ソーシャルワーカーが、退院に向けての自宅環境整備や介護サービスの準備を支援します(図2)。また、大阪市の脳卒中地域医療ネットワークと連携しており、脳卒中患者様のご希望の地域リハビリテーション病院への紹介も可能です。
図1.組織図
図2.病診連携(前方連携・後方連携)について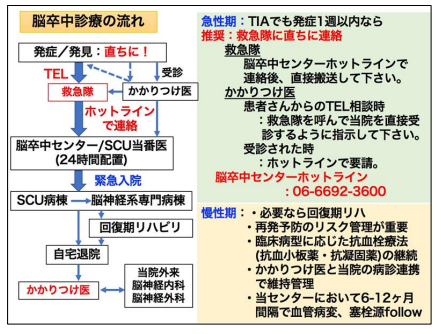
主要疾患
脳梗塞(治療は超急性期血栓回収療法、rt-PR静注血栓溶解療法など)
一過性脳虚血発作(直ちに診断・治療が重要、2日以内に脳梗塞発症の可能性)
脳出血(治療は開頭血腫除去術、内視鏡、定位脳手術など)
くも膜下出血(治療は脳動脈瘤クリッピング術・コイル塞栓術など)
主要検査
画像診断:MRI、MRA, CT、3DCTA、SPECT、脳血管撮影、脳血流SPECT
頚動脈超音波検査、経頭蓋超音波検査(TCD、TCCFI)、経食道心エコー図、
下肢静脈エコー検査、脳波
診療実績
令和4年1月から12月の診療成績を示します。本年もCOVID-19患者受け入れやシステム障害の影響でSCU病棟が縮小されていた時期があり、近隣の医療機関にはご迷惑をおかけしましたが、令和3年よりも30例ほど多い364例をSCU緊急入院で受け入れることができました。脳卒中関連が268例、外傷性・非外傷性含めて硬膜外/下出血40例、てんかん40例、その他16例が内訳になります。図3には脳卒中急性期入院症例内訳を示します。脳卒中センターでの脳卒中急性期(発症7日以内)入院患者は、SCU以外の病棟に直接入院した患者も含めて358名(脳梗塞249名、一過性脳虚血発作(TIA)17名、脳出血71名(血腫除去術 22例)、くも膜下出血20名(クリッピング術 12例、コイル塞栓術 7例)、その他(可逆性脳血管攣縮症候群)1名で、脳梗塞、TIA(一過性脳虚血発作)を合わせた虚血性脳卒中が75%を占めています。発症後短時間で来院された脳梗塞症例では48例に急性期再開通療法(rt-PA静注血栓溶解療法30例、血管内治療での血栓回収療法32例、両療法併用14例)を施行しております。症例数は昨年より約4割程度増加しており、今後もより一層緊急治療に尽力していきたいと考えています。
もし自宅で神経症状(片側の手足が動かない、言葉がうまく出ない、経験したことのない激しい頭痛など)が突然発症した場合は、急性期の脳卒中治療を1分でも早く受けて頂くと、その後の回復率が高くなりますので、躊躇せずすぐに直接救急隊に連絡し、当院のようなPSCコア施設に搬送してもらうことが重要です。脳卒中が疑われる症例は遠慮なくご連絡ください。
図3.脳卒中急性期受け入れ症例358名の内訳(令和4年1月-令和4年12月)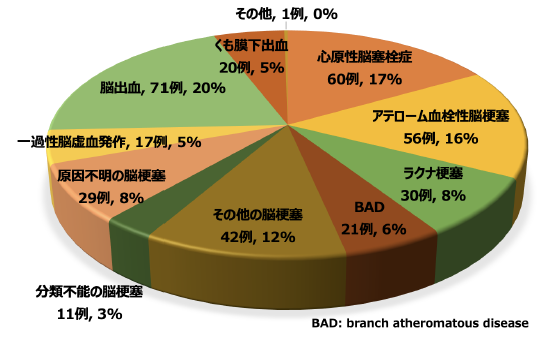
最新治療の紹介
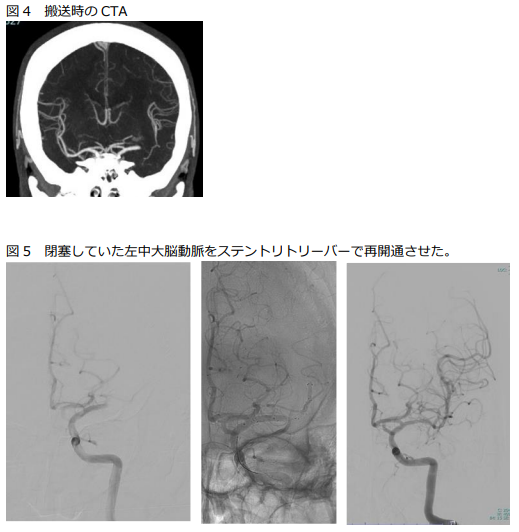
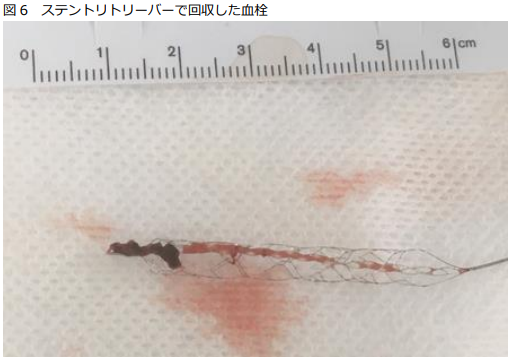
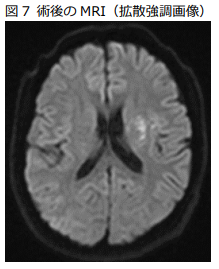
突発した神経症状(片側の顔、上下肢の運動麻痺、言葉の異常、眼球の偏位など)が脳梗塞(脳血管が詰まって発症)の場合、rt-PA静注療法の適応がさらに拡大され、従来の”発症”後4.5時間以内に加え、”発見”4.5時間以内 (例えば起床時発見例)でも、MRI-FLAIR画像で通常発症4.5時間以降で出現する高信号を認めない場合ならrt-PAを投与できることになりました。また、発症24時間以内でMRI拡散強調画像(DWI)での高信号領域(梗塞完成領域)が、閉塞血管の灌流療域や神経症状が示唆する虚血領域よりも小さい場合には、カテーテルを用いた血栓回収療法が有効であることが証明されています。当センターではこれらの脳梗塞急性期再開通療法を積極的に行っています。実際の症例を紹介いたします。症例は60代男性。特に既往はありません。仕事中に右片麻痺、運動性失語、左共同偏視が出現し倒れているところを発見され、同僚が救急要請、最終健常確認から88分で当院に搬送されました。来院後10分のCTAで左中大脳動脈の閉塞を認めず(図4)、来院後26分でrt-PA静注療法開始、38分で緊急カテーテルを開始し、同様の閉塞所見を確認しステントリトリーバーを用いた血栓回収を行い、来院後55分(最終未確認から143分)で再開通が得られています(図5)。図6が回収された血栓と回収デバイスです。術後梗塞巣はわずかで済みました(図7)。術後速やかに症状は改善し、入院13日で退院され、元の仕事に復職しておられます。
学会認定
日本脳卒中学会認定研修教育病院
日本脳神経外科学会専門医認定制度指定訓練施設
日本神経学会専門医教育施設
診療科からのお知らせ
当センターでは脳神経系専門医が24時間待機し、日中担当医、当直医は電話(ホットライン)を携帯しております。
当センターは地域の医院・診療所と連携を取りながら患者様のフォローを行っています。退院後はホームドクターと一緒に、高血圧・糖尿病などの基礎疾患治療や脳卒中再発予防治療を継続します。
リンク先
| リンク名称 | URL |
|---|---|
| 日本脳卒中学会 | http://www.jsts.gr.jp/ |
| 日本神経学会 | http://www.neurology-jp.org/ |
| 日本脳神経外科学会 | http://jns.umin.ac.jp |
| 日本脳神経血管内治療学会 | http://jsnet.website |
| 日本リハビリテーション医学会 | http://www.jarm.or.jp |


